患者のみなさまへ
- HOME>
- 代表的な疾患
代表的な疾患
腎細胞がん
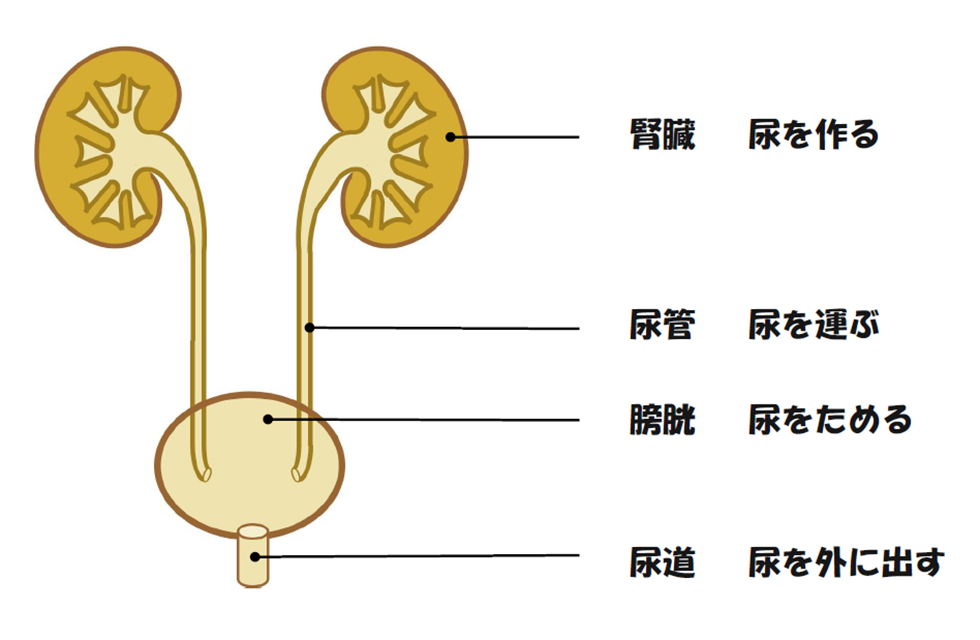
1. 腎臓について
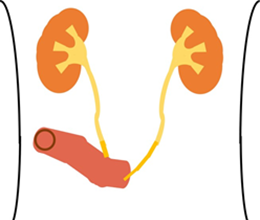
腎臓は、ソラマメのような形をした、成人の握りこぶしよりもやや大きい臓器です。
腹部に左右1つずつあり、背中側の後腹膜腔という場所に位置しています。
腎臓の主な働きは、血液をろ過し、尿をつくることです。
また、腎臓は血圧のコントロールや造血に関するホルモンの生成もしています。
2. 腎細胞がんとは?
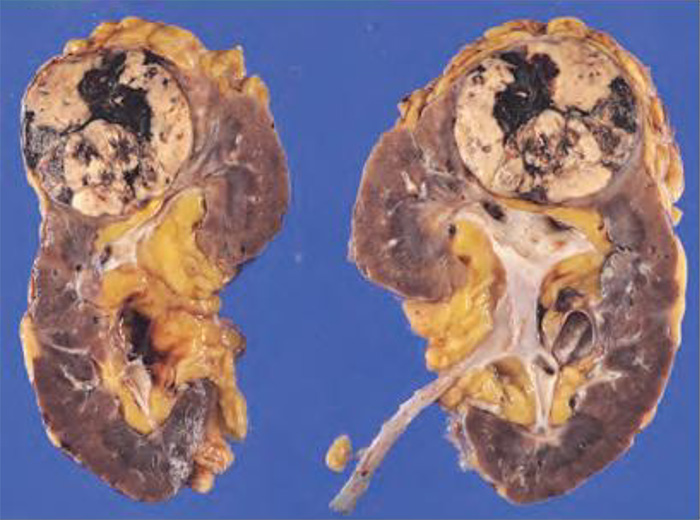
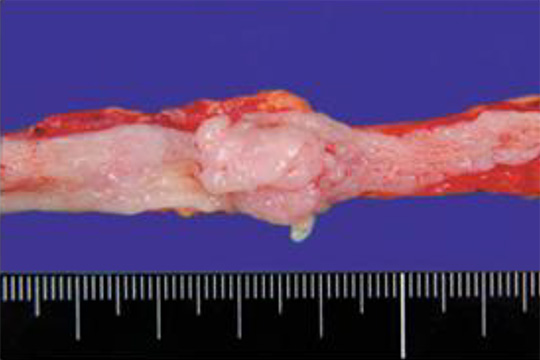
腎がんは、腎実質の細胞ががん化して悪性腫瘍になったものです。
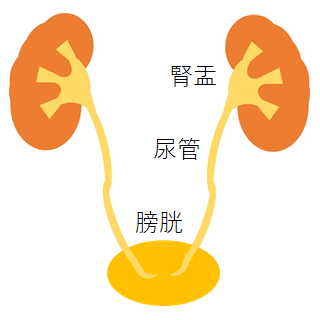
同じ腎臓でも、腎盂にある細胞ががん化したものは「腎盂がん」と呼ばれ、別のものです。(膀胱がん 腎盂尿管がんの項を参照ください)
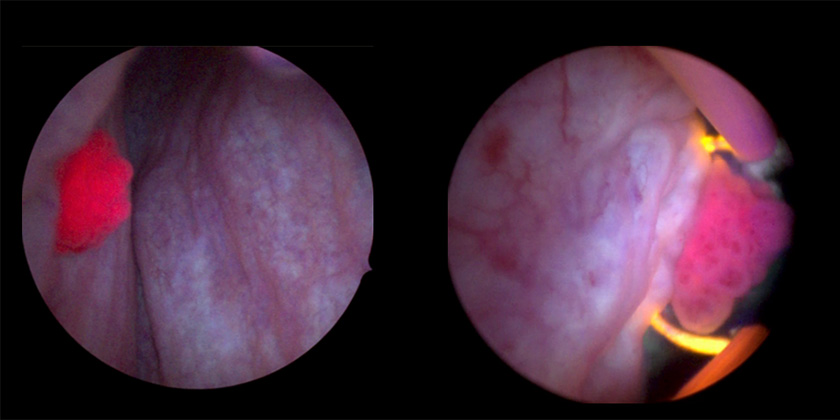
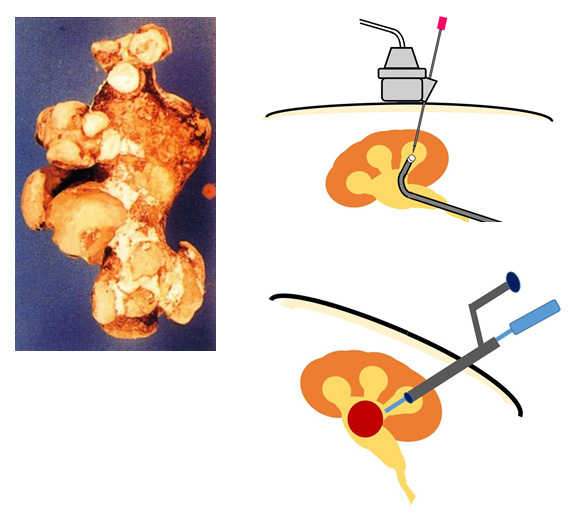
写真は、最も一般的な淡明細胞型腎細胞がんの写真です。
3. 症状
初期の腎がんには、特徴的な症状はありません。
最近では、他の病気の検査や健康診断などで、偶然に発見されることが多いです。
進行すると、血尿、腰背部の痛み、腹部のしこり、などが生じることがあります。
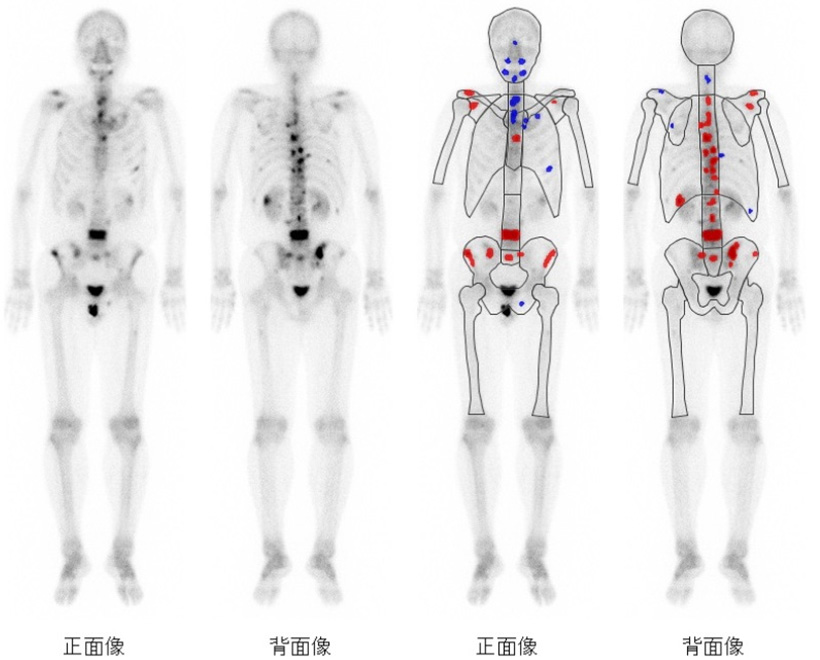
肺や骨に転移したがんが先に見つかり、その結果腎がんが見つかることがあります。
4. 疫学
腎細胞がんは、50-60歳代に好発し、男女比はおよそ2:1です。
腎細胞がんの罹患率は、男性 20.5人/10万人、女性 9.2人/10万人、
腎細胞がんの死亡率は、男性 8.2人/10万人、女性 4.4人/10万人、
とされています。
5. 発生要因
肥満、高血圧、喫煙、長期透析 などが危険因子とされています。
遺伝子が原因で発症する場合もあります(von Hipple‐Lindau病、Burt-Hogg Dube症候群)。
6. 検査
腎細胞がんは、主にCT検査、MRI検査などの画像検査で診断します。
画像検査で診断ができない場合には、針生検を行うことがあります。
腎細胞がんでは、診断や治療効果判定に使用できるような、腫瘍マーカーはありません。
7. 治療
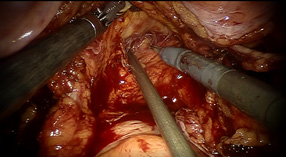
腎細胞がんの治療は、手術と薬物療法 に大きく分けられます。
なお、小さな腎がんに対して、熱凝固術や凍結療法なども試みられています。
-
7-1. 手術
手術支援ロボット「ダヴィンチ」による手術を行っています。
国産ロボット「ヒノトリ」の導入も予定しています。-
(1) 腎部分切除術
がんが生じている部位の腎臓を部分的に切除する術式です。
主に4 cm以下の小さながんの場合に選択されます。
がんの位置などによっては選択できない場合があります。 -
(2) 根治的腎摘除術
がんのある側の腎臓をすべて取り除く術式です。
周囲の臓器や、血管内にあるがん(腫瘍塞栓)を摘除することもあります。
術後、血液浄化療法が必要になる場合があります。
-
-
7-2. 薬物療法
分子標的治療、免疫療法 などの、薬物療法を行います。
膀胱がん 腎盂尿管がん
尿のとおり道である腎盂・尿管・膀胱は、尿路上皮細胞でおおわれており、これらの部位に尿路上皮がん(膀胱、腎盂尿管がん)が発生します。
高齢男性に多く、喫煙や化学物質などが発症リスク因子となります。
肉眼的血尿や頻尿・排尿時痛などが初期症状です。
1. 筋層非浸潤性膀胱がんの治療
まずTURBT(尿道から内視鏡をいれて腫瘍を切除する手術)を行い、リスク分類に基づいて、追加治療を行います。
TURBTでは、がん細胞を選択的に発光させるPDD(光線力学診断)を積極的に使用し、治療成績の向上に努めています。
2. 筋層浸潤性膀胱がんの治療
尿路変更を前提とした膀胱全摘が標準的な治療です。
手術前後に抗がん剤治療も併用します。
手術支援ロボットを用いた腹腔鏡手術を積極的に行っており、従来の開腹手術よりも少ない出血量で手術が可能です。
高齢者や、併存疾患により膀胱全摘が困難と思われるかたに対して、血管カテーテルを用いた経動脈的な抗がん剤治療を行っています。
3. 転移のない腎盂尿管がんの治療
腎尿管全摘と尿管下端の膀胱部分切除が標準的手術です。
腹腔鏡および手術支援ロボットを用いた低侵襲手術により、少ない出血量で、手術翌日からの食事・歩行が可能です。術後1週間程度で退院できます。
4. 転移を有する膀胱がん 腎盂尿管がんの治療
抗がん剤や免疫チェックポイント阻害薬を用いた薬物療法が主体となります。
これらの薬剤は、院内の外来化学療法室において、通院しながら投与ができます。生活の質を維持しながら治療ができるよう心掛けています。
前立腺がん
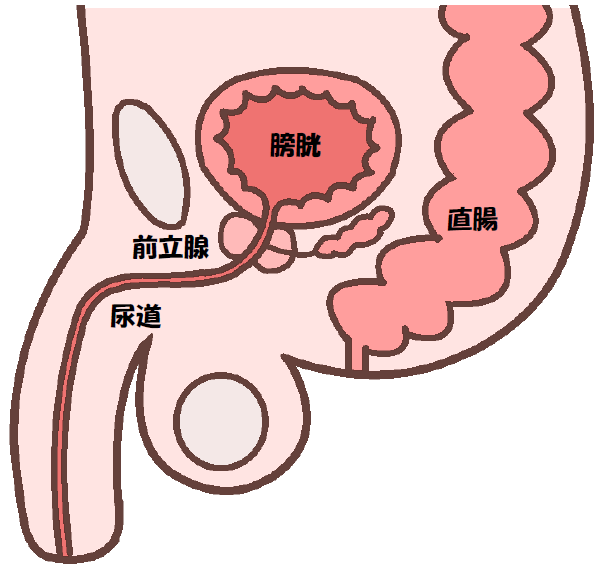
1. 前立腺について
前立腺は男性のみにある臓器です。
膀胱の下に位置し、尿道のまわりを取り囲んでいます。
前立腺は精液の一部に含まれる前立腺液を生成しています。
2. 前立腺がんとは?
前立腺がんは、前立腺の細胞ががん化して悪性腫瘍になったものです。
リンパ節や骨に転移しやすいです。肺や肝臓などに転移することもあります。
3. 症状
早期の前立腺がんは、多くの場合自覚症状がありません。
進行すると、尿が出にくい、残尿感 などの排尿の症状が出ることがあります。
また、骨への転移による痛みがみられることがあります。
4. 疫学
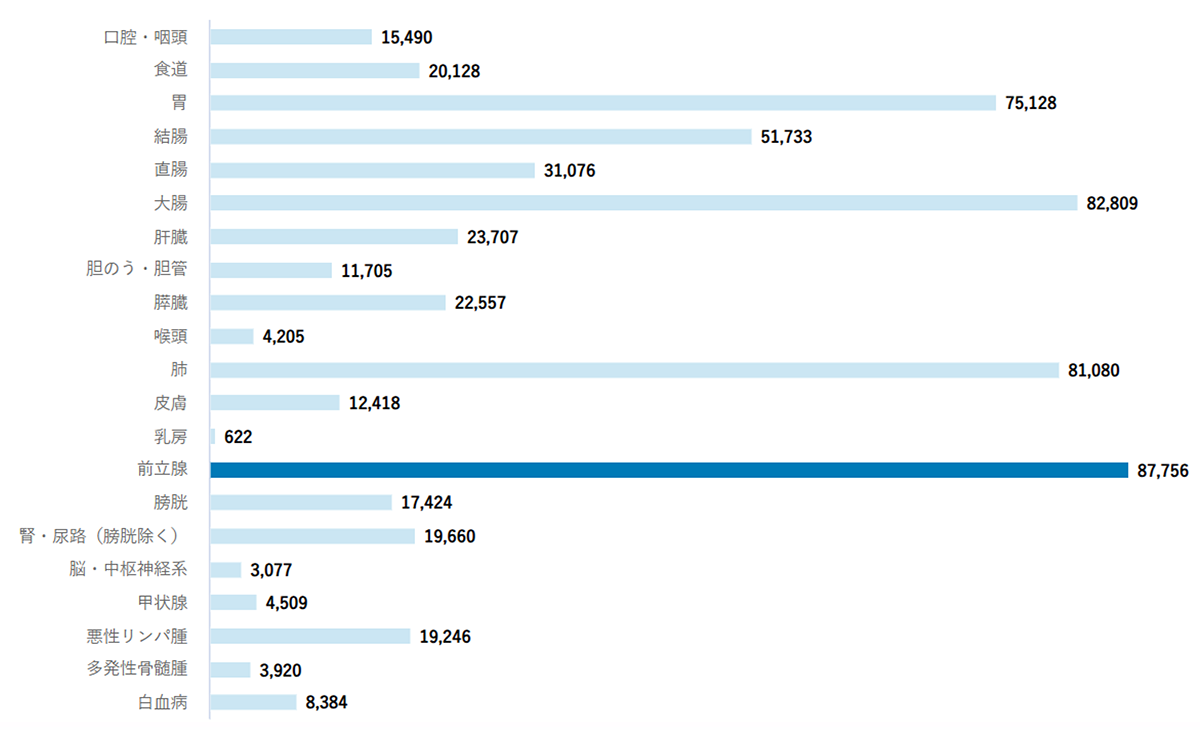
前立腺がんは、全国で1年間に約90,000人前後が診断されるとされています。
男性の部位別がん罹患数では最多となっています。
5. 発生要因
食生活(動物性脂肪)、加齢、家族歴などが危険因子とされています。
6. 検査
主な検査はPSA検査、直腸診です。
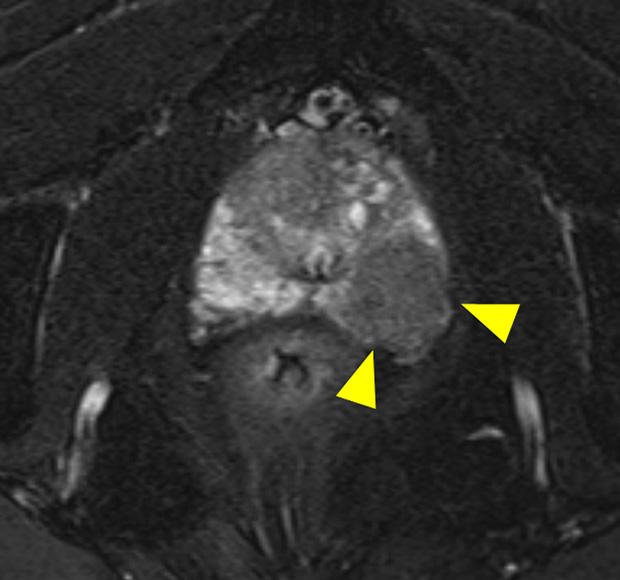
前立腺がんが疑われる場合には、経直腸エコー、前立腺生検などを行います。
がんの広がりや転移の有無は、MRI、CT、骨シンチグラフィーなどで調べます。
7. 治療
前立腺がんの治療には、手術と放射線治療(重粒子線治療)と薬物療法があります。
体の状態、年齢、患者さんの希望なども含め検討し、相談して決めていきます。
-
7-1. 手術
前立腺と精嚢を摘出し、その後、膀胱と尿道をつなぐ前立腺全摘除術を行います。
手術の際に前立腺の周囲のリンパ節も取り除くこともあります。
がんが前立腺内にとどまっており、期待余命が10年以上と判断される場合に行うことが推奨されていますが、前立腺の被膜を越えて広がっている場合でも対象となります。当院では年間60例前後のロボット支援前立腺全摘術を行っています。 -
7-2. 放射線治療(重粒子線治療 外照射療法 組織内照射療法)
放射線治療(重粒子線治療)は、高エネルギーのX線や重粒子線を照射してがん細胞を傷害し、がんを小さくする治療法です。
外照射療法と、組織内照射療法があります。
当院では主に外来通院で外照射療法を行っています。
重粒子線治療や組織内照射療法を希望される場合には、専門の治療施設にご紹介しています。 -
7-3. 薬物療法
内分泌療法は、男性ホルモンの分泌や働きを妨げ、がんの勢いを抑える治療です。
化学療法は、がん細胞を消滅させたり小さくしたりすることを目的として行います。一般的には、転移があるがんで、内分泌療法の効果がなくなったがん(去勢抵抗性前立腺がん)に対して行います。
尿路結石
腎・尿管・膀胱結石にたいし、内視鏡手術を中心とした低侵襲治療を行っています。
年間でTULを80件前後、PNLを10~20件行っています。
1. TUL(経尿道的砕石術)
- 最新の細径軟性尿管鏡・レーザーを使用し、ほぼすべての部位の結石に確実な治療効果があります。
- 2泊3日~3泊4日で可能です。
先端径が2mm程度のファイバーで腎・尿管に到達し、レーザーで細かく結石を破砕します。
2. PNL(経皮的砕石術)
- 比較的大きな結石に対し、腎瘻を作成し内視鏡下に結石を破砕します。
- 2週間前後の入院が必要です。
大きい結石に対し腎に直接5~8mm程度の経路を作成し結石を破砕・摘出します。
前立腺肥大症
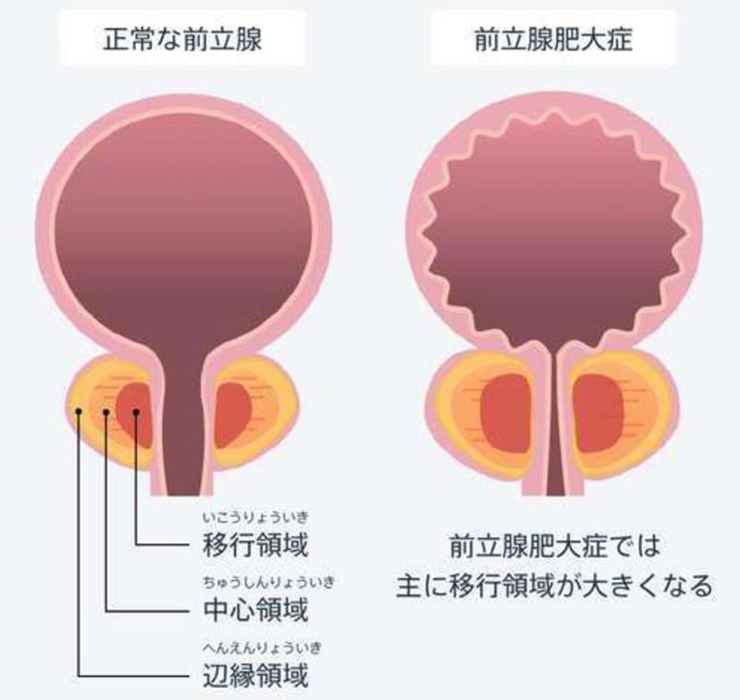
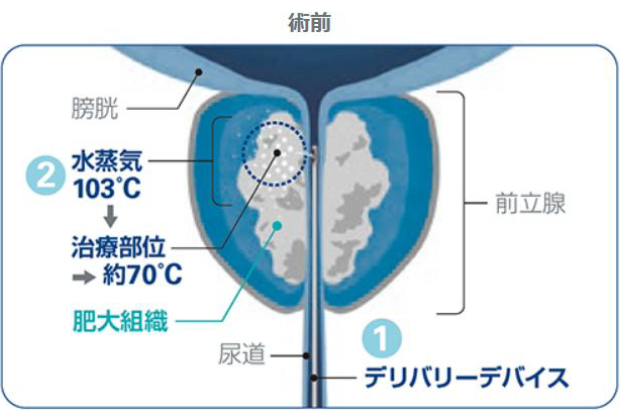
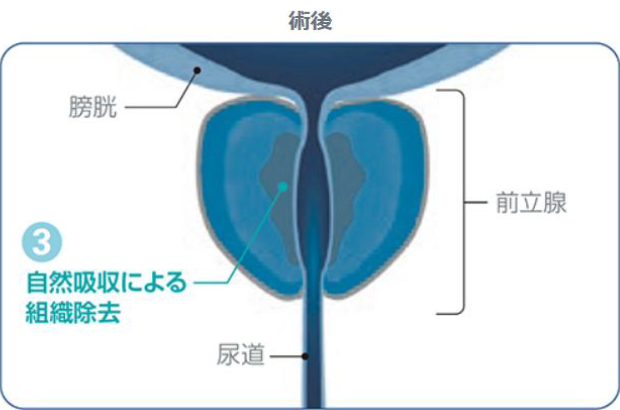
1. 前立腺肥大症とは
前立腺が肥大し、尿道を圧迫閉塞することによって、おしっこの勢いが悪くなる病気です。
重症化すると、完全に尿が出せなくなって苦しくなったり、腎臓の機能に悪い影響がでたりします。
2. 治療
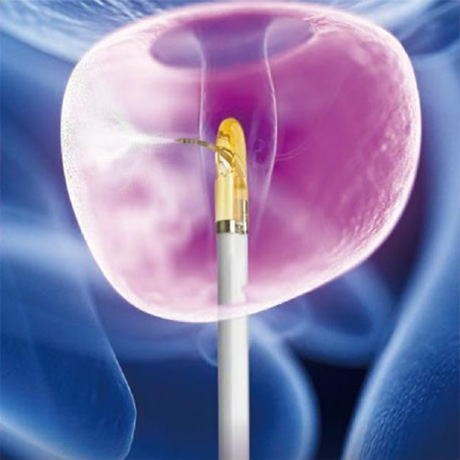
当院では、2~3泊の入院で、経尿道的水蒸気治療を行っています。
出血がほとんどなく、10分弱で手術は終了します。
女性泌尿器科
QOL疾患である尿失禁や骨盤臓器脱に対する手術治療として、患者様それぞれの病状や合併症に応じて最適な治療を提案しています。
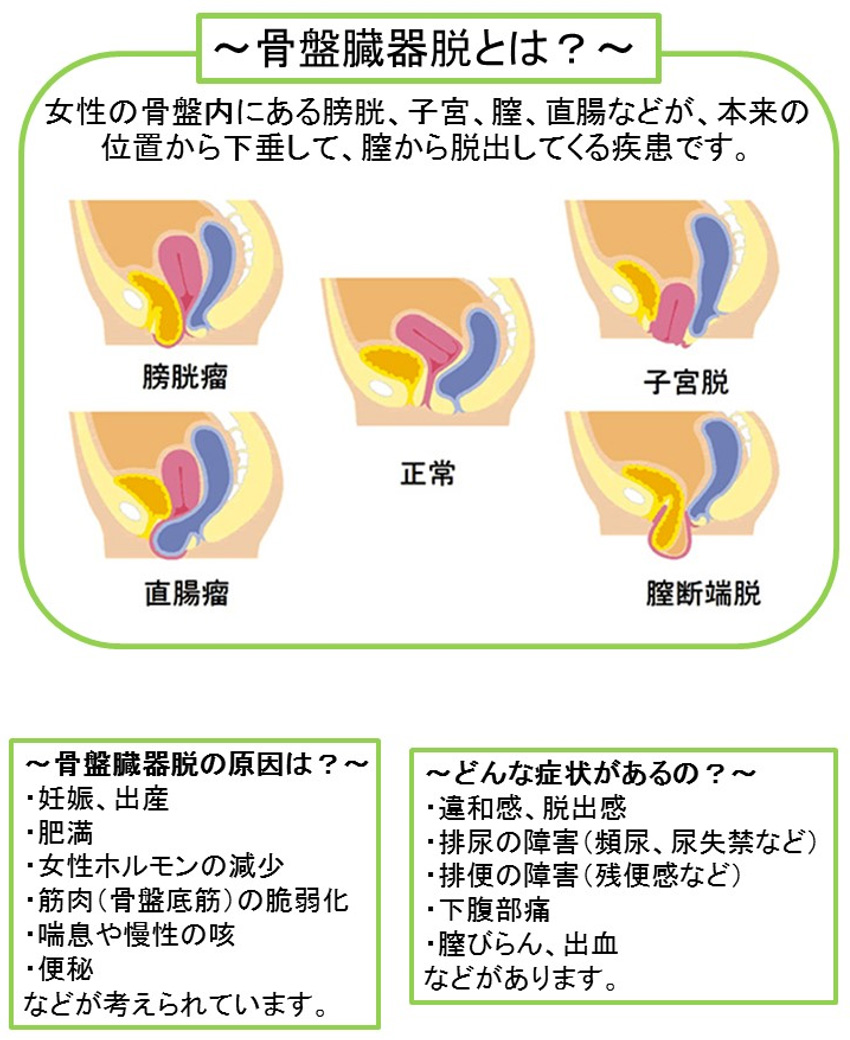
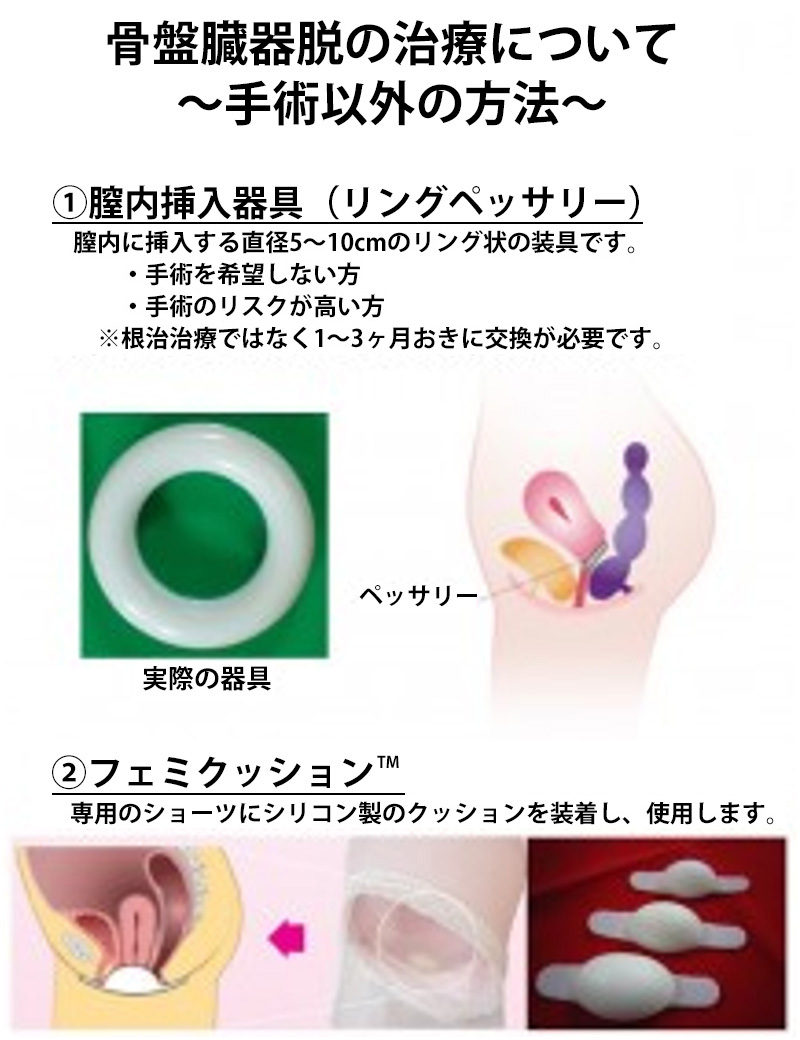
骨盤臓器脱
骨盤内臓器である膀胱、子宮、膣、直腸が膣口から脱出する疾患です。
骨盤臓器脱に対して、手術や手術以外のデバイスを用いた加療を行っています。
手術療法
- 仙骨膣固定術
-
経腹的に前後膣壁にメッシュを固定し引き上げ、仙骨に固定する術式です。
2014年に腹腔鏡を用いた術式(LSC)が、2020年にロボット支援下の術式(RASC)が保険適用となりました。
当科では2022年よりRASCを導入し、2024年末時点で延べ55人の患者様が本手術を受けられました。
佐賀県では当院が最も多く行っています。 - 膣閉鎖術
-
年齢や合併症などを考慮しRASCが難しいと思われる患者様には、会陰部から膣を閉鎖する術式もご提案しております。
身体への負担が少なく、メッシュを体内に入れる必要がありません。
腹圧性尿失禁
咳やくしゃみをした時や運動時などお腹に力が入った際に尿失禁を来す状態です。
薬物による内科的な治療や、メッシュを用いて尿道を支えるような手術を行います。
小児泌尿器科
生直後より大人へのcarry overまで小児泌尿器科疾患を取り扱っています。外科的治療を積極的に取り入れており、小児腹腔鏡下手術やロボット支援下手術も行っています。
急性腎不全、小児尿路性器外傷、急性陰嚢症、性別判定不明瞭児などの救急疾患も対応します。また、性分化障害等による小児の外陰部形成術、腸管利用の尿路再建術も行っています。その他、二分脊椎症をはじめとする小児神経因性膀胱の下部尿路評価および加療、ダウン症児の排尿障害治療を行っています。
入院・検査について
代表的な疾患について
上記以外にも、様々な小児泌尿器疾患の診療にあたっています。
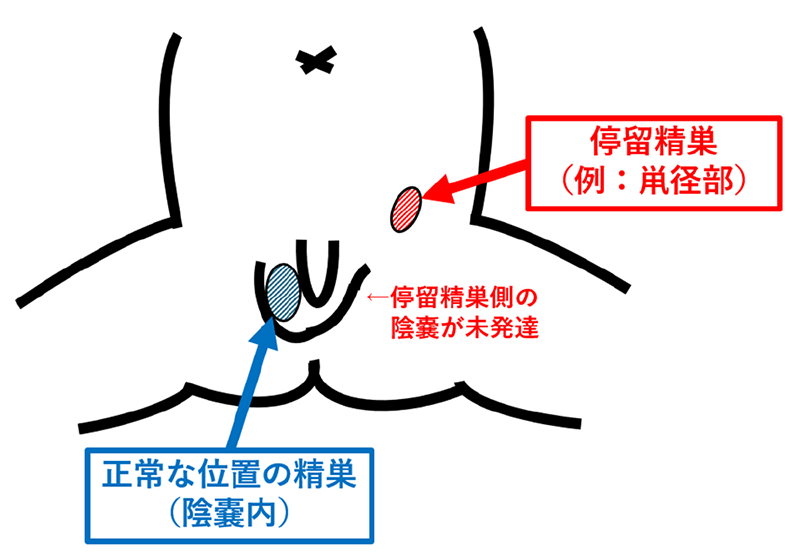
停留精巣
精巣は腹腔内で発生し、母親の胎内での成長とともに、鼡径部にある鼡径管というトンネルを通って陰嚢内に下降します。
この下降が何らかの理由で不完全となり、精巣が鼡径部や腹腔内にとどまった状態を停留精巣といいます。
手術をすることで以下のメリットがあります。
- 将来の造精機能(精巣が精子をつくる機能)を可能な限り保つ
- 精巣腫瘍が発生した場合に、発見が早くなる※鼡径部や腹腔内よりも陰嚢内にあるほうが、触って分かりやすいため
- 整容面
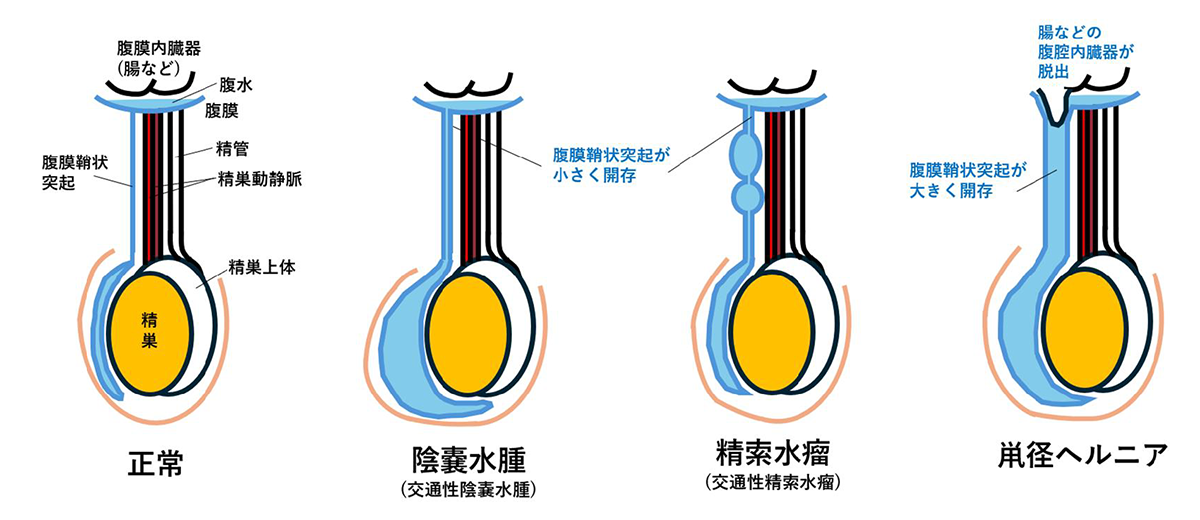
陰嚢水腫・精索水瘤
陰嚢内に液体が貯留した状態を陰嚢水腫、鼡径部(精索内)に液体が貯留した状態を精索水瘤といいます。
精巣は腹腔内で発生し、母親の胎内での成長とともに、鼡径部にある鼡径管というトンネルを通って陰嚢内に下降します。
その際、消化管を包んでいる膜(腹膜)と一緒に降りてくるため、腹腔内と精巣周囲は、腹膜鞘状突起という細い道でつながった状態となります。
通常、出生する頃には腹膜鞘状突起は閉鎖するのですが、何らかの理由で閉鎖が不完全であると、陰嚢水腫や精索水瘤をはじめとしたさまざまな病態を引き起こします。
なお、鼡径ヘルニア合併例については小児外科に紹介しております。
膀胱尿管逆流症(VUR)
通常、膀胱内にたまった尿は、それより上流の尿管や腎盂には逆流することなく、尿道を通って排泄されます。
膀胱尿管逆流症(VUR)とは、膀胱内にたまった尿が尿管~腎盂に逆流する病態をさします。
- 一次性VUR:膀胱尿管移行部の逆流防止の仕組みが弱いために起こる。
- 二次性VUR:神経因性膀胱や尿道狭窄などにより、うまく膀胱内尿を排出できずに起こる。
VCUGによる膀胱尿管逆流の所見で、グレード1(軽度)からグレード5(高度)に分類されます。
腎機能の程度や腎形態の評価についてはDMSA腎シンチ(腎静態シンチグラフィ)で行われます。
幼少期でグレードの低いVURであれば自然軽快することもあるため、再度発熱しないように予防的抗菌薬を内服しながら経過をみることもあります。
しかし、以下については、膀胱尿管逆流を防止する手術を検討します。
- グレード4以上の高度VUR
- 腎シンチで腎瘢痕の出現
- 予防的抗菌薬を内服していても尿路感染症による発熱が出現
- 学童期になってもVURが残存
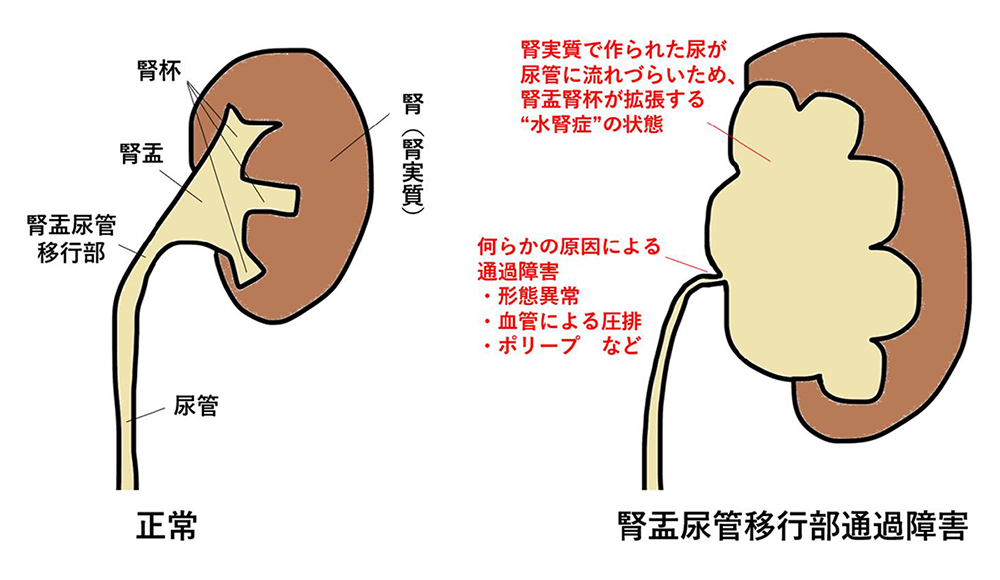
腎盂尿管移行部通過障害(UPJO)
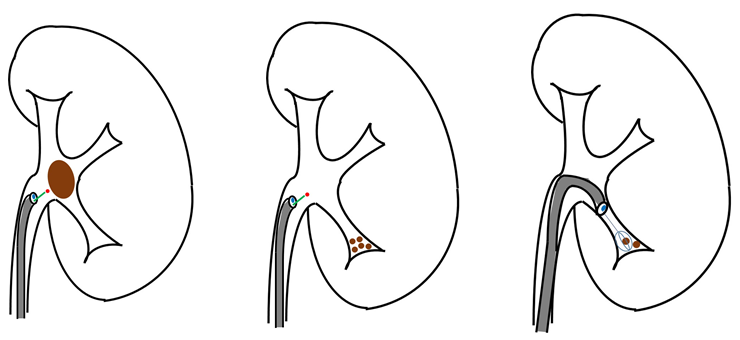
尿は腎臓で作られ、腎盂・尿管・膀胱・尿道を通して体外に排出されますが、これらの経路に何らかの通過障害が生じ、停滞した尿のために腎臓がはれる状態を“水腎症”といいます。
腎盂尿管移行部通過障害(UPJO)は、腎盂と尿管の間が何らかの原因で狭い病態で、小児の水腎症の原因として最も多いといわれています。
また、通過障害の程度や腎機能については、レノグラム(腎動態シンチグラフィ)で評価を行います。
腹痛・腰背部痛や尿路感染症など症状がある場合や、特に症状がなくても高度の水腎症が持続する場合、腎機能が低下傾向にある場合には、狭い腎盂尿管をつなぎなおす“腎盂形成術”を予定します。
当科では、年齢や病態にもよりますが、従来より積極的に腹腔鏡下手術に取り組んできました。
近年ではロボット支援下の手術(RAPP)も行っております。
尿道下裂
尿道下裂とは、生まれつき外尿道口が亀頭先端に開口せず、陰茎の腹側(本人からみると陰茎の裏側)に開口している状態をいいます。
おしっこを出しにくいなどの自覚症状はないものの、立位排尿がしづらい、将来の性交に支障がでるなどの問題が生じる場合があります。
トイレトレーニングが始まるころには立位排尿ができるよう、大体2~3歳ごろを目安に、可能な限り外尿道口が亀頭部に来るように形成する“尿道形成術”を行います。
一言で尿道下裂といっても、外尿道口の場所や、陰茎・包皮の状態など様々です。
下裂の程度が強い方では、半年ほど間をあけて2回の手術を予定することもあります。
また、繊細な手術であり、形成した尿道の途中から尿が漏れる、形成した尿道の途中が狭くなり排尿しづらくなるなどの合併症も起こりえます。その際も半年ほど間をあけて修復手術を行います。
精巣捻転症
精巣捻転症は、“急性陰嚢症:陰嚢の痛みを主症状とした疾患の総称”をきたす疾患のうちの1つです。
精巣を栄養する血管が突然ねじれることで、急激な陰嚢の痛みが発生します。
幼少期から学童期、思春期、青年期など、比較的若い男性で発症することが多いです。
一般的には発熱は伴わず、痛みとともに陰嚢の腫脹や皮膚表面の発赤が現れます。
嘔気・嘔吐・腹痛として症状が現れることもあり、初診時に急性胃腸炎として対処されたものの、実際には精巣捻転症であったという方もいらっしゃいます。
(精巣捻転症を疑って外陰部の診察を行うことの重要性)
捻転した状態を放置すると精巣が壊死してしまうため、診察やエコー検査で精巣捻転症が否定できないときは、精巣を救済するために緊急で手術を行う必要があります。
精巣捻転症を疑ったら、その時点から飲食せずに至急泌尿器科へ!
二分脊椎症の尿路管理
二分脊椎症とは、生まれつき脊椎(背骨)の一部が2つに分かれており、本来なら背骨の中にある脊髄が外に出てしまっている状態をさします。
外に飛び出している脊髄の皮膚との癒着や損傷により神経障害が生じ、多くの方に排尿・排便障害を認めます。
診察や各種検査で排尿機能の評価を行いますが、一部の腎尿路障害リスクが低いと思われるケースを除き、基本的には“間欠導尿”で排尿管理を行う必要があります。
膀胱の働きが低下し、
- 二次性の膀胱尿管逆流を呈することで、尿路感染を頻繁に起こしたり腎機能低下傾向となったりする場合
- 尿失禁を頻回に起こしてしまう場合
腸管利用の非失禁型代用膀胱+臍導尿路
横紋筋肉腫等により膀胱全摘を余儀なくされた場合、非失禁型(導尿型)の代用膀胱は、小児では学校生活、日常生活でのQOLを高めます。当科では虫垂や回腸を利用した導尿路の造設を行っています。
集尿袋をつけなくていいため、プールも問題なく入れます。